通訊課程 (1)【專業課程】認識新生兒腸病毒感染及預防措施
王恩慈 衛生福利部疾病管制署科長
前言
感染腸病毒71型(EV71),對5歲以下孩童可能造成重症風險,但新生兒感染到非71型的其他腸病毒屬,例如伊科病毒(Echo virus)與克沙奇B型病毒(group B Coxsackievirus) 等,亦會造成新生兒健康上的威脅且引起群聚感染。今年6月起,國內進入腸病毒流行期,但過去僅零星出現的伊科病毒11型,卻流行起來,截至6月12日止,12例腸病毒重症個案中,50%為新生兒(6例新生兒,4例感染伊科病毒11型,2例感染克沙奇B1型病毒),其中兩例死亡且皆為新生兒感染伊科病毒11型,此外,亦有數起醫療機構嬰兒室及產後護理機構通報新生兒腸病毒群聚感染事件。
新生兒腸病毒感染的臨床表現多元化,雖以輕症為主,但仍有風險進展至重症或死亡,因此,於平日照顧過程落實防護,對於預防新生兒感染,會更有保障。依據疾病管制署制定之「新生兒腸病毒感染臨床處置建議」醫療指引,以及「標準防護措施」、「接觸傳染防護措施」、「飛沫傳染防護措施」、「產後護理機構感染管制措施指引」及「醫療院所及產後護理機構嬰兒室感染預防參考措施」等感染管制措施指引,摘要整理新生兒感染腸病毒之途徑,與其治療、預防措施及感染管制等面向,提供臨床醫護人員更明確之實務依循,期能更有效預防新生兒腸病毒感染,進而避免重症死亡。
新生兒腸病毒感染的致病原及傳染途徑

導致新生兒感染最常見的腸病毒為伊科病毒和克沙奇B型病毒,這兩類病毒的流行並不如其他腸病毒如EV71、克沙奇A型病毒一樣常見,過去十餘年中,國內僅曾於2005年發生一次以克沙奇B型病毒為主所引起的新生兒重症疫情,伊科病毒也少有流行,僅有零星重症個案。
新生兒的腸病毒感染可能發生在產前、生產中或產後階段。就新生兒發病時間來看,若在出生後14天內出現症狀,可能為周產期的感染。有以下3種傳染途徑(Tebruegge & Curtis, 2009;Cherry & Krogstad, 2016):
一、經胎盤感染(先天性感染,垂直感染):腸病毒可以通過胎盤屏障感染胎兒,新生兒若是在子宮內受感染,通常發生在懷孕晚期,臨床症狀多在出生後48小時內發生。由於母親受感染必須經過5到7天的時間,才能產生足夠的保護抗體IgG通過胎盤,所以新生兒體內IgG濃度的多寡會直接影響發病的嚴重程度,故若於出生3到7天大發病的新生兒,因母親抗體量的不足,常會出現較嚴重感染。
二、生產時經產道感染:生產過程中,胎兒可能因接觸到已感染腸病毒的母親之血液、產道分泌物、糞便等而受到感染。大約4%的母親在生產後,於糞便中可檢測出腸病毒。
三、產後感染:產後新生兒可能因直接接觸有症狀或無症狀之感染者(包括母親、其他密切接觸者或醫護人員)的口咽分泌物或糞便而感染腸病毒,新生兒出生後的接觸傳染,病情通常較垂直傳染所得到者輕微(Modlin, 1986)。
臨床表現
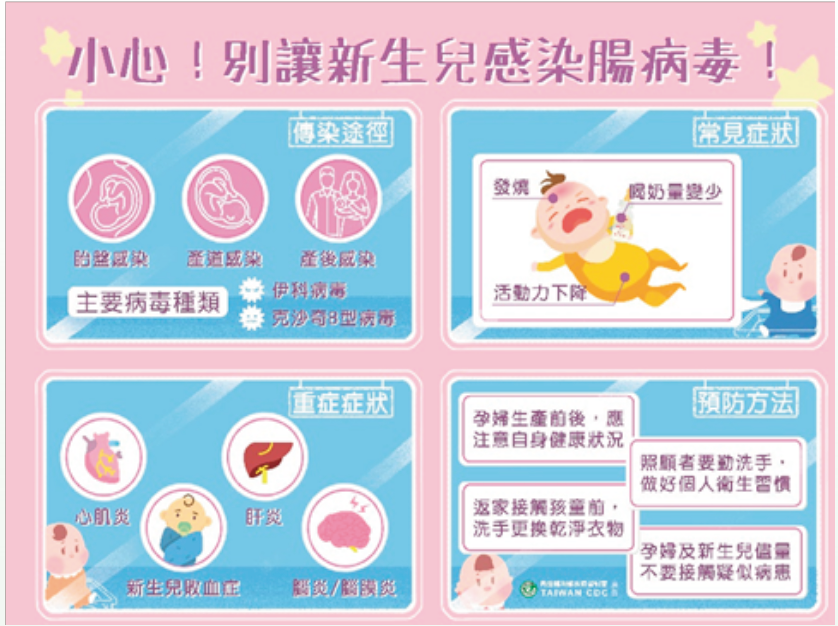
新生兒感染腸病毒後的症狀有各種表現,從最輕微的發燒到致命的多重器官衰竭皆可見。臨床統計,感染腸病毒的新生兒有80%無症狀,20%有發燒、嗜睡等症狀而需要住院(Jenista, Powell, & Menegus, 1984)。新生兒腸病毒感染最常見的症狀包括發燒、躁動不安、餵食不佳、嗜睡(Tebruegge & Curtis, 2009),其他症狀如發紺或膚色蒼白、肌張力低下或過高、腸胃症狀、黃疸、出血點、抽搐等都有可能出現(Rosenlew, Stenvik, Roivainen, Jarvenpaa, & Hovi, 1999)。當感染侵犯重要器官導致功能不足,則可稱為新生兒腸病毒重症,如新生兒腸病毒敗血症、心肌炎、肝炎合併凝血功能異常、腦炎等。臨床上當新生兒出現心肌炎、肝炎、腦炎、血小板下降或多重器官衰竭等敗血症徵象,若排除細菌等其他常見病原感染時,需高度懷疑為新生兒腸病毒感染個案。
治療方法
新生兒腸病毒感染以支持療法為主,國際間已有靜脈注射免疫球蛋白(IVIG)用於新生兒腸病毒感染治療相關文獻發表(Abzug, Keyserling, Lee, Levin, & Rotbart, 1995),但治療效果尚無定論。對輕症者,給予水份與營養支持、觀察病情變化,即可自行恢復。若與細菌性敗血症難以區分,可給予經驗性廣效抗生素。對預期病情會加重、出現重症症狀、或生命徵象不穩定等,需要嚴密監測或積極處置時,應轉入加護病房治療,並遵循新生兒急救原則,依序維持呼吸道暢通、提供換氣協助及維持循環。治療過程需監測心肺功能、血液動力學及神經學變化,並追蹤檢驗生化、電解質、血糖、血液氣體分析等,放置周邊或中央靜脈導管給予適當輸液治療。需依病情會診相關次專科醫師共同照顧,例如兒童心臟、兒童神經科、兒童感染、兒童腸胃科醫師等。
如何預防新生兒腸病毒感染
預防勝於治療,為了避免新生兒遭受腸病毒的危害,最好的方法是從預防感染做起,由腸病毒感染新生兒的途徑可知,注意孕產婦的衛生習慣與健康狀況,以及加強醫療機構與產後護理機構的感染管制,是預防新生兒感染的兩大重點。
一、孕產婦養成良好衛生習慣,並注意健康狀況:
1.養成良好個人衛生習慣,落實勤洗手,注意居家環境的衛生、清潔及通風。
2.在腸病毒流行期間,避免出入人潮擁擠和空氣不流通的公共場所,以及儘量不要與疑似腸病毒病人接觸。
3.於產前14天至分娩前後,注意自身及其他家中幼兒的健康狀況,如有發燒、上呼吸道感染、腹瀉、肋肌痛等症狀,應主動告知醫師。孕婦感染腸病毒時,並不需要考慮停止懷孕,只需確實按時程產前檢查即可,產婦在疑似腸病毒感染症狀緩解前,在醫療院所內應與新生兒隔離,不採母嬰同室,也不宜接觸新生兒。
4.新生兒及嬰兒應多餵食母乳,以提高抵抗力,哺乳媽媽在接觸或哺育新生兒前均應確實洗淨雙手,注意個人衛生,對於懷疑感染腸病毒媽媽,建議應先就醫並徵詢醫師建議後,再決定是否哺餵母乳。建議若要哺餵母乳,考量感染腸病毒的媽媽可能透過接觸時傳染給嬰兒,因此建議不要親餵,可將母奶裝在奶瓶,並於集乳時注意手部衛生,再請健康的家人協助餵奶。
二、加強醫療機構及產後護理機構的感染管制措施:
1.於兒科門診與急診加強詢問「發燒或疑似感染病童之接觸史及是否群聚」;並於兒科相關醫療區域以明顯告示提醒家長就診時務必主動告知醫師病童病情、最近週遭是否有疑似或被診斷疑似為腸病毒感染之親友等腸病毒宣導資訊。
2.於門診、急診建立協助病童及陪病家長落實呼吸道衛生、咳嗽禮節及手部衛生的機制。
3.加強衛教病童家長對重症前兆病徵的認識。
4.發現與照護疑似或確定感染腸病毒之病童時,應依照標準防護措施、飛沫傳染防護措施、及接觸傳染防護措施之規定,採取適當隔離及穿戴個人防護裝備,並以溼洗手執行手部衛生。
5.落實兒科醫療區域(含門診、急診、一般病房、加護病房、新生兒中重度病房及遊戲區域等)環境管理,包括:應定期以能殺死腸病毒之消毒劑(如漂白水等)確實消毒環境,並因應疫情適時調整增加環境清潔消毒頻次;訂有因應腸病毒疫情之陪病及探病管理作業規範等。
6.有嬰兒床的醫院,以及產後護理機構,可以依照醫療院所及產後護理機構嬰兒室感染預防參考措施,落實隔離、環境器物清消,及人員手部衛生、防護措施。
醫療院所及產後護理機構嬰兒室感染預防參考措施
※有疑似症狀(如發燒、腹瀉…)之新生兒或母親產前14天至分娩前後有出現疑似症狀(如發燒、腹瀉…)之新生兒,應有適度的隔離。床與床之間應有適度間隔,建議間隔3英呎(或1公尺)以上,不得互相緊鄰。
※關於嬰兒室之環境,建議每日至少清潔1次地面,並視需要增加次數;針對經常接觸的工作環境表面如:門把、手推車、工作平檯及嬰兒床欄等,至少每日以500ppm(1:100稀釋)漂白水消毒,留置時間建議超過10分鐘之後再以清水擦拭;若遭到血液、體液等分泌物或嘔吐排泄物污染之物品或表面時,小範圍(<10ml)的血液或有機物質,應先以低濃度500ppm(1:100稀釋)的漂白水覆蓋在其表面,若血液或有機物質的範圍大於10ml以上,則需以高濃度5,000ppm(1:10稀釋)的漂白水覆蓋,再以清潔劑或肥皂和清水清除髒污與有機物質。
※新生兒出院或轉出機構,嬰兒床及使用過的設備必須先清潔並完成終期消毒後,再提供給下一位新生兒使用,避免發生交叉感染。
※非嬰兒室當班及有症狀(如發燒、上呼吸道腸胃道感染等)之工作人員禁止進入嬰兒室。照護新生兒之醫護人員於進入嬰兒室前,應確實洗手及更換清潔之隔離衣或工作服,並遵守手部衛生5時機1與原則,確實正確洗手,降低交互感染之機會。
※嬰兒室之護理人員的安排,請依嬰兒數適當調整,以避免負荷過重,影響照護品質。
※奶瓶、奶嘴均應充分清洗,避免奶垢殘留,並依製造廠商之產品說明進行適當消毒後才可繼續使用。
※嬰兒室內使用之消毒器具、敷料罐應定期清洗更換。
※嬰兒室飲水設備之冷水與熱水系統間,不得互相交流。新生兒飲用水,務必使用煮沸過的水。
※加強母親衛教,母親進入嬰兒室餵奶前應確實洗淨雙手,注意個人衛生,並有適當的餵乳室,以避免嬰兒因哺乳而遭感染。
※回診之嬰兒,如有疑似感染症狀,不宜再進入嬰兒室。
※加強宣導在接觸或哺育新生兒前應洗手,必要時務必更衣、戴口罩;除母親或主要照顧者以外的人員儘量避免接觸新生兒。
註1:手部衛生5時機:接觸產婦或嬰兒前、執行清潔或無菌操作技術前、暴露產婦或嬰兒體液風險後、接觸產婦或嬰兒後、碰觸感染產婦或嬰兒週遭環境後。
結語
新生兒的降臨,為家庭與國家帶來新希望,期待每一位新生兒的家人與醫護人員都能充分了解新生兒腸病毒的預防方法,並且落實到日常生活以及照護過程,如此必能有效降低腸病毒對新生兒健康帶來的威脅。
參考資料
Tebruegge M, Curtis N. Enterovirus infections in neonates. Semin FetalNeonatal Med 2009;14:222-7.
Cherry JD, Krogstad P. Enterovirus, Parechovirus, and Saffold VirusInfections. In: Wilson CB, Victor N, Yvonne M, Remington JS, Klein JO, eds.Remington and Klein's Infectious Diseases of the Fetus and Newborn Infant,Eighth edition. Philadelphia, PA.: Elsevier Health Sciences, 2016:782-827.
Modlin JF. Perinatal echovirus infection: insights from a literature review of61 cases of serious infection and 16 outbreaks in nurseries. Rev Infect Dis1986;8:918-26.
Jenista JA, Powell KR, Menegus MA. Epidemiology of neonatal enterovirusinfection. J Pediatr 1984;104:685-90.
Rosenlew M, Stenvik M, Roivainen M, Jarvenpaa AL, Hovi T. Apopulation-based prospective survey of newborn infants with suspectedsystemic infection: occurrence of sporadic enterovirus and adenovirusinfections. J Clin Virol 1999;12:211-9.
Abzug MJ, Keyserling HL, Lee ML, Levin MJ, Rotbart HA. Neonatalenterovirus infection: virology, serology, and effects of intravenous immuneglobulin. Clin Infect Dis 1995;20:1201-6.
通訊考題
及格成績100分(不限考試次數),登錄「專業課程」積分2點,請於考完試次月月底後上衛生福利部醫事系統入口網查詢。
通訊考題(是非題,共10題):
1.導致新生兒感染最常見的腸病毒為伊科病毒和克沙奇A型病毒。
2.新生兒感染腸病毒後,多以手足口病及疱疹性咽峽炎為主要臨床表現。
3.接近生產時的產前腸病毒感染,比起產後感染有較高的危險性。
4.新生兒腸病毒重症的主要臨床表現是敗血症、心肌炎、肝炎合併凝血功能異常、腦炎等。
5.準媽媽於產前14天至分娩前後,如有發燒、上呼吸道感染、腹瀉、肋肌痛等症狀,可能是腸病毒感染的徵兆。
6.治療新生兒腸病毒感染以靜脈注射免疫球蛋白(IVIG)為首選方式。
7.產婦在疑似腸病毒感染症狀緩解前,在醫療院所內應與新生兒隔離,不採母嬰同室。
8.收治發燒、腹瀉新生兒的嬰兒床位間隔最好在1公尺以上。
9.照護疑似或確定感染腸病毒之病童後,應以乾洗手執行手部衛生。
10.嬰兒室的門把、手推車、工作平檯及嬰兒床等,應使用100ppm漂白水進行消毒。


